
「なんでこんなに細かいの?」や「薬ごとに違って面倒くさい」と感じる方もいると思いますが、そこにはちゃんと理由があり、より効果的に薬が働くための科学に基づいています。
また、“薬(クスリ)”の多くはもともと体に存在しない物質なので、その裏には副作用という“リスク”が隠れているのです。今回は薬を効果的かつ安全に使用するための科学、“用法・用量”について紹介します。
目次
食事も薬も適量がある
ルネサンス期のヨーロッパの医師であるパラケルススは以下の格言を遺しています。
「全てのものは毒であり、毒でないものなど存在しない。その服用量こそが毒であるか、そうでないかを決めるのだ。」1)
食事・栄養も薬も、過剰になると体に毒なのです。
まずは食事・栄養を例に見ていきましょう。
三大栄養素の炭水化物である糖分(グルコース)は体を動かすためのエネルギーとして必要ですが、糖分の摂りすぎは糖尿病や肥満などの原因になります。
必須ミネラルのナトリウムを含む塩分は、神経・筋肉の動き、熱中症の予防に役立ちますが、塩分の摂りすぎは高血圧やむくみなどの原因になります。
このように食事で摂取する物質は適量であれば身体の活動にとって非常に重要な役割を果たしますが、過剰摂取では人にとって不利益な結果をもたらします。
病気の治療の要となる薬にも、良い面である“効果”と悪い面である“副作用”があり、これらのバランスを保つために、薬の用量が決まっています。
睡眠薬は適量を服用することで不眠症の改善をサポートしてくれますが、過量に服用すると意識混濁(意識がはっきりせず、周囲の状況や自分自身を正しく認識する能力(清明度)が低下している状態)、最悪の場合、死に至る恐ろしい副作用を持っています。
解熱鎮痛薬のアセトアミノフェンは、市販の風邪薬にも含まれているいわゆる熱冷まし薬ですが、過量に服用してしまうと中毒症状として、嘔吐・腹痛、肝不全、さらには死に至ることもあります。
一般的な処方薬や市販薬の多くは、1回分あるいは 1日分の用量を守って服用すれば、重大な副作用は起こりにくいと考えます。医薬品による中毒症状の多くは、意図して過量に服用すること(いわゆるオーバードーズ)で現れます。
服用のタイミングが大事

一般的な薬は口から服用するものが多く、食事・栄養と同じく、消化管を介して体の中に入ってきます(この現象を“吸収”と呼びます)。食事の前後で、薬の吸収、効果ならびに副作用リスクに影響を及ぼしますので、例として挙げていきます。
ビタミンB1,B2 やビタミンC などの水溶性ビタミンは、主な吸収部位である小腸にあるタンパク質により輸送されて、吸収されます。しかし、そのタンパク質の輸送能力には限界があり、小腸に一度に大量の水溶性ビタミンが存在すると体の中に十分に吸収させることが出来ません。
空腹時は胃の蠕動(ぜんどう)運動(消化管が波の様に縮んだりゆるんだりして、食べ物を先へ送る動き)が活発なため、水溶性ビタミンを服用すると、大量に小腸に送り出します。タンパク質の輸送能力には限界がありますので、その輸送能力を超えてしまうと水溶性ビタミンの一部は吸収されずに小腸を通り過ぎてしまい、便と一緒に排泄されます。
食後は胃の蠕動運動が穏やかになっているため、この時に水溶性ビタミンを服用した場合、ゆっくりと胃から小腸へと送り出されることでタンパク質の輸送能力を超えにくく、より効率的に水溶性ビタミンが吸収されます。
糖尿病治療薬のボグリボースは、小腸で二糖類(ショ糖など)を単糖類(グルコース)に分解するタンパク質(酵素)の働きを抑え、食事による糖の吸収を緩やかにします。食前に服用し、タンパク質の機能を先に抑えることで効率的に薬の効果を得ることができます。食後の服用では、すでに単糖類にまで分解されているものが多いため、薬の効果が低くなります。
解熱鎮痛薬であるイブプロフェンやインドメタシンなどの非ステロイド性抗炎症薬(NSAIDs)の副作用として、胃腸障害(胃炎や胃潰瘍(かいよう)など)があります。胃酸の pH が低い空腹時に NSAIDs を服用することで胃腸障害の発生リスクが高まります。一方、食後服用では胃酸の pH が高いため、NSAIDsの胃腸障害の発生リスクが低くなると考えられています。頓服(とんぷく)薬として痛いときに飲む薬ですが、何か少し食べてから飲む方がいいです。ただし、胃炎などの胃痛・腹痛に対して NSAIDs を使用することは、症状を悪化させるリスクがあるのでやめてください。
喘息(ぜんそく)治療薬テオフィリン徐放性製剤は、朝と寝る前に服用することでゆっくりと薬物を消化管から吸収させて、一定以上の血中濃度を維持することで、気道が狭くなって起こる喘息発作を抑えます。寝る前の服用は早朝に起こりやすい喘息発作(モーニングディップ)の予防に適しています。効果の安定化に時間がかかるため、症状が落ち着いたからとすぐに服用をやめるのは危険です。再度喘息発作が出たからと服用を再開してもすぐに改善できる薬ではありません。症状が落ち着いてもしばらくは服用を続ける必要があります。
また、体の一日のリズムに合わせて服用する必要がある薬もあります。
スタチン系の高脂血症治療薬は、夜間に肝臓でコレステロールを作る機能が活発になるため、夕食後から寝る前に服用することが一般的です。
このように服用タイミングを考慮することで、より効率的に薬の作用を得ることができるようになります。
用法・用量はどうやって決めているの?
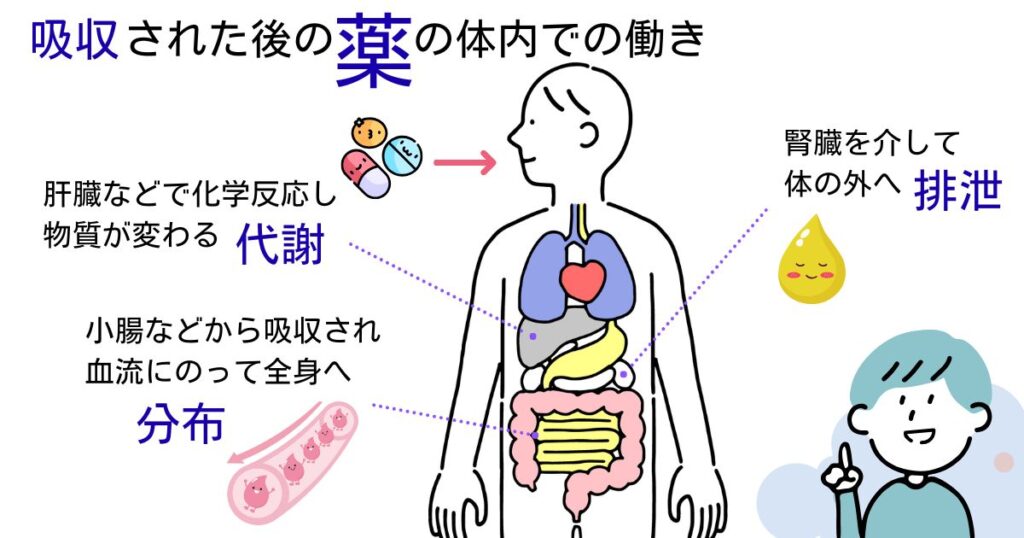
口から服用する薬の動きを簡単に説明します。口から入った薬は小腸などの消化管から体の中に吸収されます。吸収された薬は血流にのって全身をめぐり、様々な臓器へ届きます(この現象を“分布”と呼びます)。そして標的となる臓器に到達できて初めて薬は効果を示します。その後、肝臓などで化学反応を受け、一般的には作用を失った物質に変わり(この現象を“代謝”と呼びます)、腎臓などを介して体の外に出ていき(この現象を“排泄”と呼びます)、体内から薬がなくなっていきます。
医薬品の開発では細胞や動物を用いた実験やヒトを対象とした臨床試験を通して、薬の候補となる化学物質の効果や安全性はもちろんのこと、体内での化学物質の動きを確認しています。
実験・臨床試験で薬の候補となる化学物質を複数の用量・用法・期間で投与した際の血中濃度や体の中に残っている時間などをそれぞれ調べます。また、実験・臨床試験で得られた効果やその他の生体の変化・有害事象などの記録と併せて、臨床上安全かつ有効に使用できる用法・用量を決定していきます。
様々な実験・試験によって決められた用法・用量での効果や安全性を国が承認することで、医薬品として医師の処方のもと、患者さんが服用できるようになります。
したがって、承認された以外の目的・服用方法では思わぬ有害事象に悩まされるかもしれません。また、有害事象の治療に高額な治療費が必要になることもあります。目的外での使用や自己判断での用法・用量の調節は危険です。
抗菌薬(抗生物質、抗生剤)などは用法・用量を守らない場合(特に症状が消失したため、薬の服用を自己判断で中断する)、耐性菌という既存の抗菌薬の効かない菌が出現するリスクが高まり、新たな感染症リスクを生み出してしまいます。
薬を正しく飲んで一緒に病気と闘う
用法・用量を守ることで薬はより効果的にそのチカラを発揮します。薬は病気と闘うパートナーです。薬を正しく使って、病気に打ち勝っていきましょう。
用法・用量を正しく守って適切に治療を進めていくことは重要ですが、薬の飲み忘れや誤って飲みすぎるということもあると思います。その時はヒトと薬の関係を学び、理解している薬剤師が対応方法を説明します。また、患者さんの生活環境や体調に合わせた薬物治療についてもサポートできます。患者さんと薬、患者さんと医師の橋渡しとして、薬物治療を受ける中で「こんなときはどうするべきか」などの悩みがありましたらお近くの薬剤師に遠慮なくご相談ください。
文献
1) “Die dritte Defension wegen des Schreibens der neuen Rezepte,” Septem Defensiones 1538. Werke Bd. 2, Darmstadt 1965, p. 510





